急性腎障害(AKI)を見たとき、脱水や薬剤性腎障害に目が向きがちです。しかし高齢患者では、尿閉による腎後性AKIが紛れていることがあります。今回は、抗コリン薬内服中の高齢女性で、膀胱拡張と両側水腎症から診断に至った症例を通して、この視点を整理します。
高齢者のAKIで腎後性を疑う場面
入院患者さんの血清Crが急に上昇したとき、私たちがまず疑うのは「脱水」や「薬剤性腎障害」でしょう。今回のケースも、肺炎で入院した88歳の女性。入院時は腎機能正常だったのに、4日目にCr 2.98、BUN 52.3 へと上昇しました。
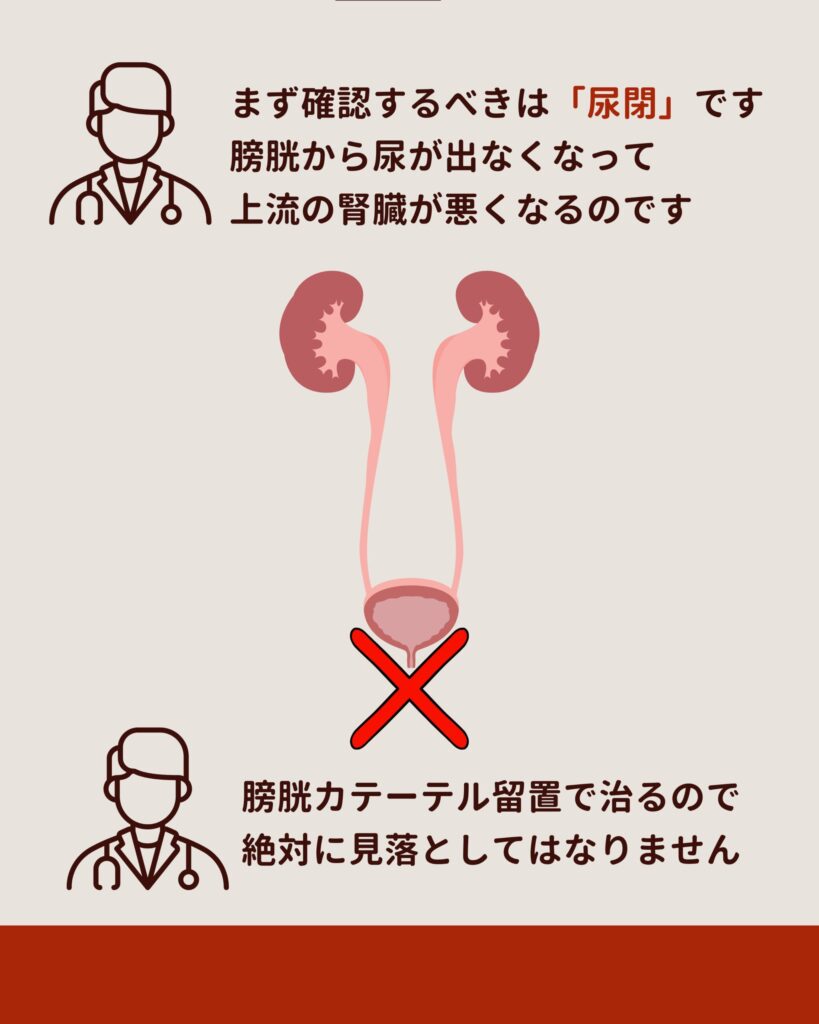
「点滴しているから脱水ではないはず」「抗菌薬の副作用かも」——そう考えがちですが、最初に除外すべきは尿閉です。
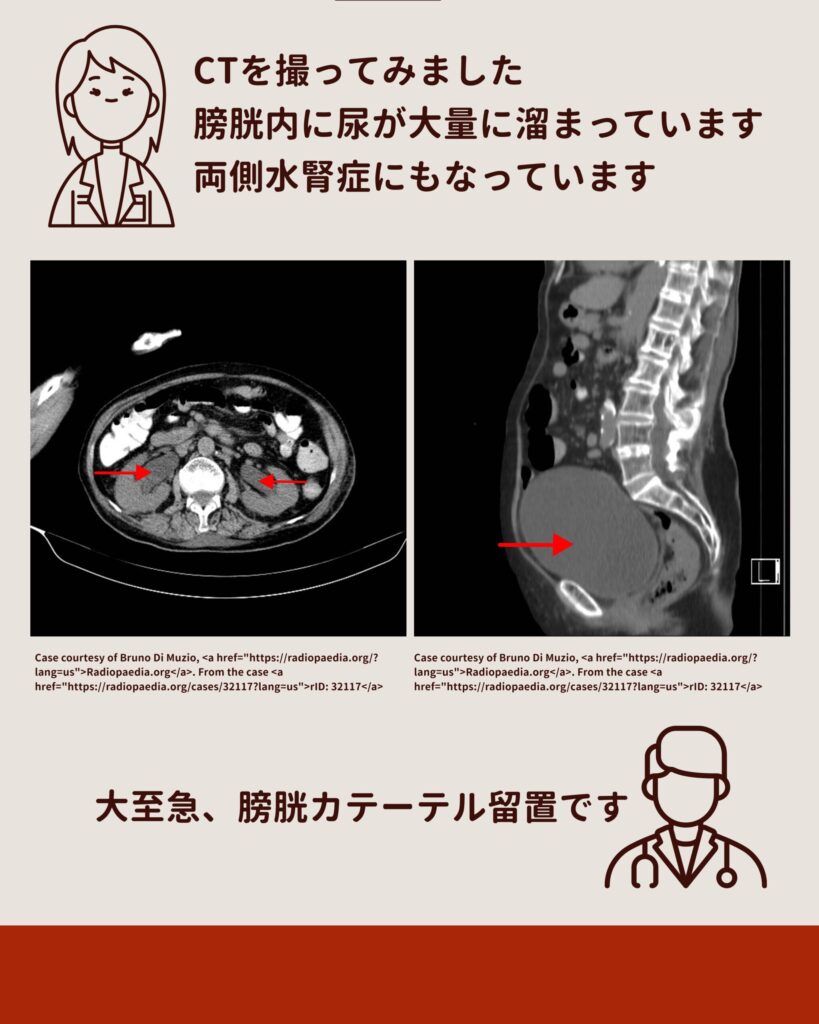
CTを確認すると膀胱はパンパン、両側の水腎症まで起こしていました。膀胱カテーテルを留置すると、なんと1200mLもの尿が排出され、腎障害の原因は明らかになりました。
尿閉の原因として見落としたくない抗コリン薬
さらに調べると、患者さんはバップフォー®(プロピベリン塩酸塩)を内服していました。過活動膀胱に使われる薬剤で、高齢女性にもよく処方されていますが、副作用に「尿閉」があることを忘れてはいけません。臨床では、このパターンが少なくありません。
「高齢・認知症・寝たきり」の患者さんでも安易に投与されていることがあり、添付文書にも「十分な問診と臨床症状の確認」と書かれています。私たち医療者が意識的にチェックしなければ、見落としてしまう副作用です。
皆さんの施設では、抗コリン薬の確認をルーチンに組み込んでいますか?
抗コリン薬は高齢患者さんでもよく使われ、尿閉の原因となり得ます。以下に代表的な薬剤を整理しておきます。これらはすべて、過活動膀胱の薬です。臨床現場で腎機能障害を疑う際には、まずこれらの内服歴を確認することが重要です。
- バップフォー®(プロピベリン塩酸塩)
- ベシケア®(コハク酸ソリフェナシン)
- ステーブラ®(イミダフェナシン)
- ウリトス®(これも、イミダフェナシン)
- デトルシトール®(酒石酸トルテロジン)
- トビエース®(フェソテロジンフマル酸塩)
前提・分析・結論
(1)前提:急性腎障害の原因検索では「脱水」「薬剤性腎障害」を疑いがちだが、尿閉も頻度が高く、治療可能な要因である。
(2)分析:高齢患者に抗コリン薬が広く処方されており、副作用として尿閉が起きうる。膀胱スキャンやCTで確認することで診断に至る。
(3)結論:急性腎障害を見たら、まず尿閉を除外すること。特に抗コリン薬内服患者では必ず念頭に置くべき。
秘書ユナのコメント
看護師や若手医師のみなさんにとって、今回のケースは「腎障害=腎臓のトラブル」と考えすぎないことの大切さを示しています。むしろ膀胱や尿路が原因で腎機能が悪化しているケースは少なくありません。
特に高齢患者さんでは抗コリン薬が見落としやすい「隠れ原因」になります。日常業務の中で薬剤チェックをルーチン化しておくと、腎機能悪化の早期発見や予防につながりますよ。
こあら先生のひとりごと
腎機能が悪くなった時、僕がまず考えるのは「尿閉」です。
膀胱カテーテルを留置すれば改善することも多く、逆に見逃すとそのまま悪化していきます。
また、例えばバップフォーの添付文書には「5.1 本剤を適用する際、十分な問診により臨床症状を確認するとともに、類似の症状を呈する疾患(尿路感染症、尿路結石、膀胱癌や前立腺癌等の下部尿路における新生物等)があることに留意し、尿検査等により除外診断を実施すること。なお、必要に応じて専門的な検査も考慮すること」と書かれています。
認知症の方に「十分な問診により臨床症状を確認する」ことは難しいですし、膀胱癌の除外診断は僕には実施できません。
おしっこが近いので何か薬はありませんか?と言われたときは、泌尿器の先生に診てもらうように、僕はしています。
インスタグラムならこちら