脳卒中は、脳梗塞・脳出血・くも膜下出血を含む救急疾患です。看護師さんや研修医が最初に気づくことも多く、顔面麻痺、片麻痺、構音障害、突然の激しい頭痛をどう拾って、どう報告するかで初期対応の速さが変わります。
脳卒中は脳梗塞・脳出血・くも膜下出血に分けて考える
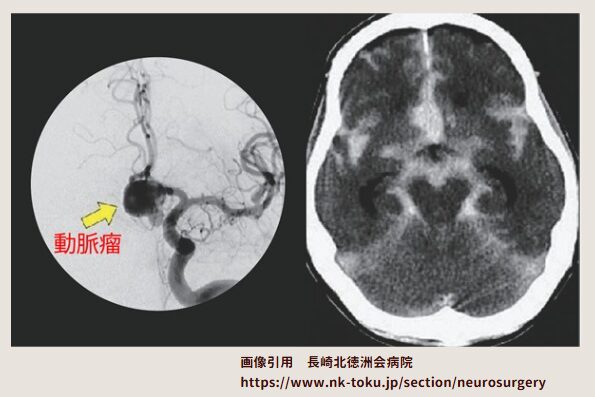
脳のくも膜下腔という場所に血が出た場合は「くも膜下出血」と呼ばれます。
脳卒中の中でも、もっとも緊急性の高い病気の一つです。
原因の多くは、動脈瘤(どうみゃくりゅう)の破裂によるものです。
CTの前に疑える症状がある
脳卒中は「頭の中の病気」ですが、CTを撮らなくても分かることがあります。
なぜなら、典型的な症状がはっきり出るからです。
顔・手足・言葉の変化があれば、まず脳卒中を疑う
(1)顔の半分が麻痺している
(2)片方の腕が動きにくい
(3)片方の足が動きにくい
(4)しゃべりにくくなっている
これらが見られたら、脳卒中を強く疑います。
「いつもと違う」と感じたら、ためらわずに報告しましょう。
ACT FASTで観察ポイントをそろえる
厚生労働省も、一般の方向けに「ACT FAST(アクト・ファスト)」という行動指針を呼びかけています。
Face(顔):片側が下がっていないか
Arm(腕):片腕が上がらないか
Speech(言葉):ろれつが回らない、言葉が出ない
Time(時間):すぐに行動(救急要請)
医療現場で働く私たちも、日常の観察でこの4つを意識しておきたいものです。

突然の激しい頭痛ではくも膜下出血を外さない
脳卒中の中でも、もっとも緊急処置を必要とするのが「くも膜下出血」です。
突然の激しい頭痛で発症し、「人生でいちばん痛い」と表現されることが多い病気です。
私もER当直で、何度も搬送を経験しました。
見逃せば命に関わるため、疑わしい場合はすぐCTを撮ります。
軽く見えても危ない症例がある
44歳の女性。朝から何となくぼんやりし、家族に連れられて歩いて来院。
67歳の女性。夕食後から嘔吐が続き、救急車で来院。
いずれも、CTでくも膜下出血が確認されました。
「軽そうに見える」症状の中にも、重大な疾患が隠れていることがあります。
くも膜下出血は、怖い病気です。疑ったらすぐCT。これを徹底しています。
前提・分析・結論
前提:脳卒中は、脳出血と脳梗塞を含む急性疾患であり、初期対応の遅れが生命予後に直結する。
分析:FASTによる早期発見が、救命率を左右する。特にくも膜下出血は軽症に見えても危険であり、CT撮影を躊躇すべきでない。
結論:脳卒中の兆候を見逃さず、「まず疑う」「すぐ報告」「早く撮る」の3ステップを現場文化として根づかせたい。
秘書ユナのコメント
看護師さんや研修医の皆さんへ。
脳卒中は「見る力」がものを言う疾患です。
FASTの4項目を意識して日々観察するだけで、救える命があります。
報告の一言が、患者さんの未来を変えることもあるのです。
こあら先生のひとりごと
私の感覚としては、頭部CTはためらわず撮った方がよい検査です。
読影では、まずくも膜下出血を探します。
ダビテの星やペンタゴンはもちろんですが、私は左右のシルビウス裂に差がないかを意識して見ています。出血から時間が経つと、典型的な高吸収としては見えなくなるからです。
もう一つ、側脳室後角の鈍化も気にしているポイントです。
