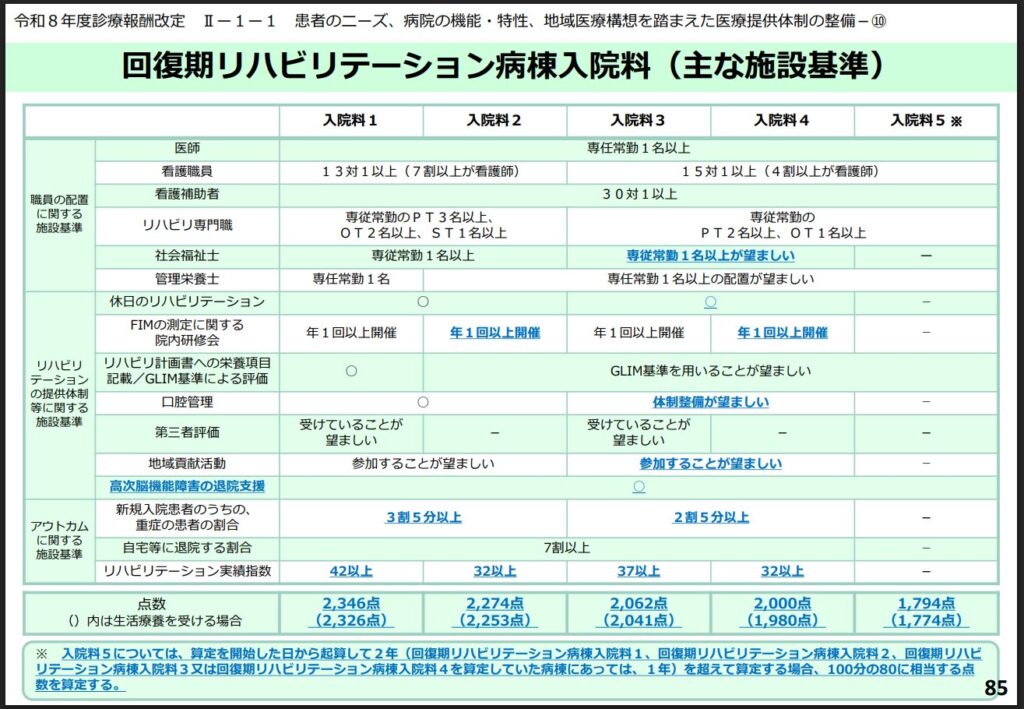
回復期リハビリテーション病棟の施設基準を見ていると、
専従、専任、常勤といった用語が分かりにくいと感じることがあります。
さらに、過去の体制強化加算と現在の要件を比べると、
医師の役割が変わっていることにも気づきます。
今日は、この用語の整理から出発して、制度の変化を考えてみます。
専従と専任の違い
まず前提として、用語の意味を押さえておきます。
専従(せんじゅう)とは、その業務に専ら従事すること。
実務的には、その職務が業務の中心になります。
10割なので従(じゅう)と覚えています。
専任(せんにん)とは、その業務を主としながらも、
一部の兼務が許される状態です。
常勤と非常勤の違い
常勤は、病院ごとに独自の定義がありますが、
施設基準上は週32時間以上勤務している者を指します。
施設基準の解釈では、週32時間未満は非常勤として扱われます。
回復期リハビリテーション病棟を例にして考える
では、この用語を使って少し考えてみます。
回復期リハビリテーション病棟の施設基準は、
どのように変わってきたのか。
以前は「体制強化加算」という仕組みがありました。
例えば体制強化加算1では、
専従の常勤医師1名以上
リハビリテーション医療に関する3年以上の経験
適切なリハビリテーションに係る研修の修了
これらすべてを満たすことが求められていました。
専従ですから、リハビリテーションへの関与が前提になります。
さらに経験年数も条件に含まれているため、
ある程度専門性のある医師が想定されていました。
この時代、リハビリ専門でやってきた医師が、
制度の中で評価されるようになった。
そんな空気があったように思います。
制度を理解し、強気に交渉する医師の話も聞いたことがあります。
制度としては、「人」を評価していた時代でした。
しかし、この体制強化加算は
2024年度(令和6年度)の診療報酬改定で廃止されました。
ここで一度立ち止まって考えます。
なぜ消えたのか。
制度の流れを見ると、ひとつの型が見えてきます。
足りないものを評価し、
行き渡ると、それを前提に変える。
専門医や専従医師の配置も、
この流れの中にあったのだと思います。
制度上は「専門医」とは書かれていませんでしたが、
現場では専門医を置くことが最も確実な選択でした。
その結果、配置は進み、
やがて特別なものではなくなった。
現在の施設基準では、医師は専任常勤1名で足ります。
一方で、理学療法士、作業療法士、言語聴覚士については、
人数まで細かく規定されています。
さらに、評価の中心は
実績指数
ADLの改善
自宅退院率
といったアウトカムに移っています。
この変化をどう捉えるか。
僕がもし患者さんの立場なら、
「誰がいるか」よりも「どこまで回復するか」を見ます。
制度もまた、同じ方向を向いているように見えます。
医師がいることは前提となり、
評価の対象ではなくなっている。
評価されるのは、
その体制で何が起きたかです。
そして、専従という制度が外れた時点で、
リハビリ専門医は「存在する理由を自分で証明する職種」になったと、僕は思っています。
前提・分析・結論
前提:
回復期リハビリテーション病棟では、かつて専従医師を要件とする体制強化加算が存在した。
分析:
体制強化加算は医師配置を促進し、配置が標準化したことで廃止された。現在はアウトカム評価が中心となっている。
結論:
医師の価値は配置条件ではなく、チームの中でどのような成果を生むかへと移行している。
秘書ユナのコメント
この変化は、診療報酬制度の設計そのものをよく表しています。制度は個人を評価するのではなく、行動を誘導します。ある配置が評価されるのは、それが不足しているときだけであり、普及すれば前提に変わります。
The system evaluates outcomes rather than staffing.
What matters is not who is assigned, but what is achieved.
こあら先生のひとりごと
医師事務作業補助者なんかも、この系列にあると思いますよ。
参考文献 令和8年度診療報酬改定説明資料等について
参考文献
令和8年度診療報酬改定説明資料等について
厚生労働省
https://www.mhlw.go.jp/stf/newpage_71068.html
最終閲覧日:2026年3月25日