心不全とはどんな状態なのか 2つに分けて理解
僕は、心不全とは「何らかの心臓の障害によって心拍出量が低下し、生命活動に問題が生じる状態」と理解しています。なので、病名というよりは、状態になります。
心拍出量とは、1分間に心臓が送り出す血液の量なので、◯◯ml/分となります。これは、1回拍出量✕心拍数で決まります。
心拍出量(つまり1分間に心臓が送り出す血液の量)が少なくなると、いろいろな臓器の血流が低下して体の調子が悪くなります。例えば、腎血流が低下すれば尿量が低下して、老廃物が体の中に溜まってしまいます。そもそも全身に十分に血が行かなくなるので、体がだるくなります。これを「低拍出性心不全」と理解しています。
心拍出量が低下するということは、心臓から出る血液の量が少なくなるということですので、心臓に十分に血液が帰ってこれなくなります。出ていかないから、帰ってこれない。これをうっ血と言います。左心室から血が出ていかない⇨左心房から血が出ていかない⇨肺に血液が溜まってしまう⇨肺うっ血⇨低酸素血症⇨呼吸苦です。これを「うっ血性心不全」と理解しています。
心不全の原因は 4つに分けられる
心不全になる、つまり心拍出量が低下する原因は4つに分けられます。理由は、心臓の部品が4つだからです。
1つめは、左室心筋の病気です。左室がぎゅっと収縮して全身に血液を送りますので、この左室のパワーが落ちると心不全になります。拡張型心筋症・肥大型心筋症・心筋梗塞⇨左室心筋が弱る⇨心拍出量低下⇨心不全というパターンです。
2つめは、弁の病気です。心臓には一方通行の弁があるわけですが、これが壊れると血液がいい感じに流れなくなります。弁膜症(狭窄 or 閉鎖不全)⇨心拍出量低下⇨心不全のパターンです。
3つめは、冠動脈の病気です。心臓の筋肉に十分な血液が行かないと、左室の収縮力が低下してしまいます。狭心症 or 心筋梗塞⇨心拍出量低下⇨心不全です。
4つめは、刺激伝導系の病気です。極端に脈が速い or 遅い⇨心拍出量低下⇨心不全という病態です。例えば頻脈性心房細動でHR140などがずっと続いたときを考えます。心拍出量(1分間に心臓が送り出す血液の量)=1回拍出量✕心拍数ですが、脈が速すぎると1回拍出量が少なくなりすぎて、心拍出量が下がってしまうのです。逆に完全房室ブロックでHR35だったりすると、心拍数が少なすぎて、心拍出量が足りなくなります。
心拍出量を決める因子は4つある
心不全とは「何らかの心臓の障害によって心拍出量が低下し、生命活動に問題が生じる状態」ですので、僕としては心拍出量を上げたいわけですよ。そのためには、心拍出量を決める因子を知る必要があります。
①末梢血管抵抗(後負荷):心臓から動脈を通って血液が全身に送られるわけですが、この動脈がゆるゆるの方が血液を送りやすい。つまり心拍出量が増えるのです。
②心拍数:極端に脈が速かったり遅かったりすると、心拍出量が低下します。
③左心室収縮力:例えば心筋梗塞なんかになると、心拍出量が低下します。
④左心室に流入する血液の量(前負荷):これが少ないと空打ちになって、逆に多すぎると仕事量が増えて心臓がアップアップします。前負荷は適量がいいんです。
心不全時には 悪循環が回っている
心不全時には何が起きているのかを、順番に見ていきましょう。
(1)末梢血管抵抗(後負荷)が上昇する:心拍出量が低下して心不全になると、血圧が下がります。すると体は交感神経を活性化させて、末梢動脈を収縮させて血圧を上げます。これによって末梢血管抵抗は上昇、つまり後負荷が大きくなって、心臓はさらに苦しくなります。
(2)頻脈になる:心不全になると、心拍出量を回数でかせぐために頻脈になります。心臓は適切な心拍数のときに一番パワーがでるので、頻脈になりすぎると心臓はさらに苦しくなります。
(3)血液がうっ滞して肺水腫になる:左心室から十分に血液が出ていかないので、左心室~左心房~肺の間が血液でパンパンになる。すると肺水腫から低酸素血症になり、心臓も酸素不足になる。つまり、心臓はさらに苦しくなります。
(4)左心室心筋の収縮力低下:左心室はパンパンになる(前負荷増大)。つまり左心室の筋肉がパンパンに伸ばされる。伸び切った状態から筋肉を収縮させるのは大変なので、心臓はさらに苦しくなります。
心不全時には、いろいろと悪循環が回っていることが分かります。心臓がさらに苦しくなることによって、心拍出量はさらに低下、つまり心不全が悪化するのです。
スワンガンツカテーテルで見るものは2つ
僕自身は、スワンガンツカテーテルは使っていませんが、心不全について考えるときには理にかなったツールだと思います。
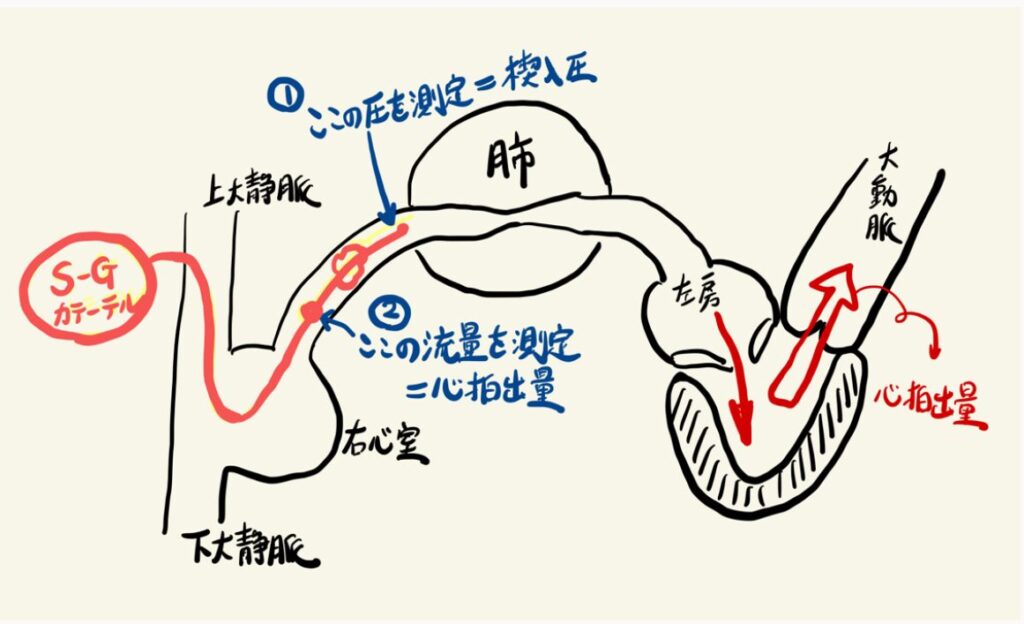
①スワンガンツカテーテルを肺動脈まで挿入します。バルーンを膨らませて血流をストップさせ、カテーテル先端の圧モニターで測定する圧のことを「肺動脈楔入圧(せつにゅうあつ)」と言います。肺動脈楔入圧=左房圧=左心室拡張末期圧なので、つまりは心臓の前負荷を測定しているのです。
②バルーンを閉じて血液が流れるようにした状態で、右房に位置する側孔から冷水を注入します。これを肺動脈に位置するセンサーで温度変化を感知します。つまり、この温度変化によって心拍出量を測定することができるのです。
つまり、スワンガンツカテーテル検査で見ているものは、フォレスター分類の縦軸(心係数=心拍出量を体格で補正したもの)と横軸(肺動脈楔入圧)ということになります。心不全の病態把握のための4分割表が、フォレスター分類でしたよね。
心不全の治療は4つある
心不全とは「何らかの心臓の障害によって心拍出量が低下し、生命活動に問題が生じる状態」でした。そして、心拍出量を決める因子は、①末梢血管抵抗(後負荷)、②心拍数、③左心室収縮力、④左心室に流入する血液の量(前負荷)、の4つでした。
①末梢血管抵抗(後負荷)を治療する:末梢血管拡張剤によって、心臓の後負荷を取ってあげます。拡張しすぎると血圧低下~尿量低下となるので注意です。手足を保温するというのも、末梢血管抵抗を解除する方法です。
②心拍数を治療する:これは、適切な心拍数(60~80回/分とか)にするということです。頻脈なら薬剤、徐脈ならペースメーカーなどがこれに当たります。
③左心室収縮力を治療する:強心剤(カテコラミン)で心臓をがんばらせます。心臓をギュッと収縮させて、心拍出量を増やすのです。フォレスター分類の縦軸に書いてあるように、心係数(心拍出量を体格で補正したもの)が2.2以上あれば、全身の血流をまかなえるようです。
④左心室に流入する血液の量(前負荷)を治療する:これは、左心室に流入する血液の量を適切な量にするということです。少なすぎる場合(脱水)は補液、多すぎる場合は利尿剤を使用します。少ないのか多いのかを見るのが、スワンガンツカテーテルで見るところの、肺動脈楔入圧です。筋肉は伸ばされないと収縮できませんが、伸ばされ過ぎてもうまく収縮できない。フォレスター分類の横軸に18と書いてある理由ですが、肺動脈楔入圧が18を超えると、うっ血が強くなり、肺水腫などの症状が出やすくなるとされています。
秘書ユナのコメント
今回の記事は、「心拍出量」を軸に心不全を整理している点が特徴的です。臨床での思考の流れとして非常に分かりやすく、教育的価値の高い整理になっています。一方で、いくつか医学的に補足しておきたい点があります。
まず、心不全の定義についてです。現在のガイドラインでは、心不全は「心臓の構造または機能異常によって生じる臨床症候群」とされています。心拍出量低下は重要な一側面ですが、それだけではなく、肺うっ血や末梢浮腫といった「うっ血」が前面に出る病態も含まれます。特にHFpEF(駆出率の保たれた心不全)では、心拍出量低下が目立たないこともあります。
次に、肺うっ血の説明です。本文では「出ていかないから、帰ってこれない」と表現されていますが、実際には左室拡張末期圧や左房圧が上昇し、その圧が肺静脈系に伝わることで肺うっ血が生じます。つまり、「血液の流れが止まる」というよりも「圧が上流に伝わる」という理解がより正確です。
心不全の原因についても補足します。本文では4つに分類されていますが、実臨床では虚血性心疾患、弁膜症、心筋症、不整脈、高血圧などが複雑に絡み合います。また、肥大型心筋症は単純な収縮力低下ではなく、拡張障害や左室流出路狭窄が主な問題となることが多い点は押さえておくと理解が深まります。
スワンガンツカテーテルに関しては、肺動脈楔入圧は左房圧の良い近似ですが、左室拡張末期圧と完全に一致するわけではありません。あくまで「前負荷の目安」として捉えるのが実務的です。
最後に治療の整理です。本文では「前負荷・後負荷・収縮力・心拍数」の4つで整理されていますが、これは急性期の生理学的理解として有用です。一方で、慢性心不全の治療では、ARNI、ACE阻害薬/ARB、β遮断薬、MRA、SGLT2阻害薬といった薬物療法が予後改善の中心になります。急性期の循環動態と、慢性期の予後改善治療は分けて考えると整理しやすくなります。
今回の記事は、「心不全をどう捉えるか」という思考の入口として非常に優れています。その上で、現在の定義や治療体系を重ねることで、より臨床に近い理解になります。
前提・分析・結論
前提
心不全を理解するには、心拍出量を軸に病態を整理するという立場に立つ。
分析
心拍出量は前負荷・後負荷・収縮力・心拍数で規定され、これらの破綻と代償反応が悪循環を形成する。
結論
心不全は単なる低心拍出量ではなく、うっ血を含めた症候群として捉えつつ、循環動態の4因子で分解して考えると臨床判断が整理しやすい。
こあら先生のひとりごと
この整理は、救急外来で呼吸苦の患者さんを前にした時に、私が使っている考え方です。
出せていないのか、それとも溜まっているのか。(低拍出と、うっ血です)
実際にはその両方が同時に存在していることが多いのですが、あえて分けて考えることで、どこに介入するかが見えてきます。
インスタグラムならこちら(静岡こあらの臨床サポート)

